צדף לטיטניום ( פורסם ב DENTAL – ביטאון הוועידה לרפואת שיניים, ישראל)
פרופ' חיים טל, ראש המחלקה לפריודונטולוגיה ואימפלנטולוגיה, מופקד הקתדרה להשתלות דנטאליות וראש ביה"ס לרפואת שיניים באוניברסיטת תל-אביב, סוקר את השימוש בשתלים דנטאליים מראשיתם, תוך התמקדות בעתיד
מאת: טל דניאל חבקוק
הנסיונות למצוא תחליף לשיניים טבעיות אבודות החלו מוקדם מאוד בהיסטוריה של התרבות האנושית. עדויות ארכיאולוגיות מצביעות על כך ששתלים דנטאליים, המעוגנים בעצמות הלסתות, שימשו כבר בתרבות בני המאיה (600 לספה"נ), דהיינו כ-1350 שנה לפני שהחל פרופ' פ.א.ברנמרק בעבודותיו בתחום השתלים העשויים טיטניום.
"שתל דנטאלי הינו מוצר תעשייתי המוחדר ללסת באזורים מחוסרי שיניים, על מנת לשמש מאחז לתותבות, כתרים, או גשרים, נשלפים או קבועים", פותח פרופ' חיים טל וממשיך, "תגליות מקברי המאיה שבדרום אמריקה, הראו 'שתלים' המגולפים מצדפות וקונכיות, שהוחדרו לקדמת הלסת התחתונה והחליפו את השיניים החותכות התחתונות. בדיקות רדיוגרפיות אישרו את ההערכה שמדובר ב'שתלים' שהוחדרו לעצם באופן מכני, בבני אדם חיים. במהלך ההיסטוריה נעשו ניסיונות רבים להחליף שיניים טבעיות אבודות בשתלים מחומרים כמו פלדת אל חלד, זהב, פלטינה, חרסינה, זירקוניה ואחרים; רובם כשלו ואחדים הניבו תוצאות סבירות לטווח קצר".
בכוונה, במקרה
כמו הרבה תגליות ששינו את פני תבל, גם זו שהובילה לפיתוח השתל הדנטאלי המודרני החלה באקראי. מתאר פרופ' טל: "בשנת 1952, אימץ אורטופד שוודי בשם פר אינגוואר ברנמרק Per Ingvar Brenemak)) את מודל 'קופסית האפרכסת' (rabbit ear chamber) של אוניברסיטת קמברידג' וזאת לצורך אפליקציה מחקרית בתחום האורטופדיה. הקופסית, העשויה טיטניום, מוקמה בעצם הירך של ארנבוני מעבדה. לאחר מספר חדשים, בתום תקופת הניסוי, נאלצו החוקרים להשתמש בכוח מכני רב על מנת לנתק את הקופסית מהעצם והבחינו שהעצם גדלה ונצמדה למשטחי הטיטניום, בעוצמה שגרמה לשברים בקוריות העצם כתוצאה מהפרדתה המכנית של הקופסית.
מרותק מממצא זה, החל ברנמרק לחקור את תופעת ההיצמדות המכנית-ביולוגית של העצם למשטחי הטיטניום, הן בחיות מעבדה והן בבני אדם. התופעה כונתה אוסאואינטגרציה (Osseointogration), בשל ההנחה שמדובר באיחוי של ממש בין העצם למשטח הטיטניום. למרות שתחילה סבר ברנמרק שמשתלי טיטניום במפרק הירך והברך יהיו האפליקציה החשובה של ממצאיו הוא החל במחקרים קליניים דווקא בלסתות, וזאת בשל נגישותן הכירורגית ועמידותן היחסית בפני זיהומים.
השתל הראשון שהשתיל ברנמרק, היה בפיה של מתנדבת שוודית בשנת 1965. ב-1969 נרשם בארה"ב הפטנט הראשון על שתל טיטניום דנטאלי ותשע שנים מאוחר יותר, ב-1978, חבר ברנמרק לחברת 'בופורס' וזו שינתה את שמה בהמשך ל'תעשיות נובל'. האחרונה שמשה חברת אם ל'נובלפארמה' (ובהמשך 'נובל ביוקייר'), אשר התמקדה בפיתוח שתלים דנטאליים".
המספרים
השתלים הדנטאליים שינו את פני רפואת השיניים. פרופ' טל: "הערכות שונות אומדות את מספר השתלים ששווקה עד היום חברת נובלביוקייר לבדה ביותר מ-7 מיליון, ומדי שנה היא מייצרת כמיליון שתלים. בנוסף, בעולם כ-300 יצרניות שתלים, רובן ככולן מתמקדות בווריאציות שונות של שתלים דנטאליים שצורתם, למעט יוצאים מן הכלל, גלילים צילינדרים, ברגים, מקבילי שוליים או מתכנסים. שוק השתלים העולמי מוערך כיום בכ-3.5 מיליון שתלים בשנה, והיקף המכירות השנתי שלהם ושל אביזרי ניתוח ושיקום מוערך שלהם בכ-3 מליארד דולר. חדירות השתלים בעולם עומדת על כ-12.5 אחוז בשנה בממוצע ב-5 השנים האחרונות; בישראל מוערכת החדירות בשנים אלה בגידול של 16 אחוז לשנה. ישראל נמנית על 3 המדינות המובילות ביחס שתלים לתושב".
התוכן
החומרים מהם מיוצרים השתלים הם טיטניום טהור, סגסוגות טיטניום, אך גם חומרים קרמיים כמו זירקוניה - תחמוצת הזרקוניום - מתכת הקרובה מאוד לטיטניום הן במבנה האטומי והן במיקום בטבלה המחזורית של היסודות. הזרקוניה שימשה במשך שנים רבות את הענף האורתופדי; בהשוואה לטיטניום, יתרונותיה נובעים בעיקר מצבעה הבהיר, הקרוב לצבע השן. חרף ההצלחות בתחום כתרי הזרקוניה נדרשים מחקר וניסיון נוספים בטרם ניתן יהיה לאמץ אותה לשימוש שגרתי וזאת במטרה ליצור שתלים שיכללו שתל וכתר ביחידה אחת.
הווריאציות
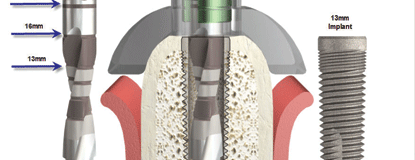
מרבית השתלים הדנטאליים בנויים מצילינדר גלילי דמוי בורג, המדמה במידת מה שורש שן. פרופ' טל: "ניתן לעשות שימוש בטיטניום טהור או 'מזוהם' בפחמן, המקנה לו קשיות נוספת וזאת ב-4 דרגות מקובלות (1-4). לאחרונה החל ייצור של דרגה 5, סגסוגת טיטניום, המכילה 6 אחוזים אלומיניום ו-4 אחוזים ונדיום, המקנים לשתל עמידות גבוהה בפני כוחות שבירה ועיוות. פני הטיטניום חלקים או מחוספסים; חיספוס פני שטח השורש מתבצע במספר טכניקות ובהן התזת תרסיס טיטניום מותך (Titanium plasma spray), ציפוי בשיטת אנודייזינג אלקטרוני, צריבת פני השורש בחומצות, ו'התזת חול'". מדוע ליצור חיספוס? פרופ' טל: "החספוס מעלה את שטח הפנים של השורש עשרות מונים ומאפשר הגדלה בשטח האוסאואינטגרציה, באיכותה ובעצמתה".
חשיבותם של מיומנות וניסיון בשימוש בשתלים
לאחר תכנון הטיפול וסיכומו בין הרופאים המטפלים לבין המתרפא, עוברים לטיפול הכולל שני שלבים עיקריים, השלב הכירורגי והשלב השיקומי. מכיוון שתורת השתלים עדיין אינה נלמדת כעניין שבשגרה בבתי הספר לרפואת שיניים והיות שהיא תובעת מיומנויות כירורגיות ושיקומיות נוספות על אלה הנלמדות, ראוי שהטיפול יתבצע ע"י רופאים מומחים או מאומנים, שעברו הכשרה מתאימה מעבר ללימודים הרגילים ברפואת שיניים. בעבר, נדרש לצורך פעולת השתלה צוות מטפל שכלל רופא מומחה לכירורגית פה ולסתות או מומחה לפריודונטיה ומומחה לשיקום הפה. כיום מתבצעות השתלות גם ע"י רופאי שיניים כלליים שעברו השתלמויות נוספות. כמו בתחומים רפואיים נוספים, החוק במדינת ישראל אינו מגביל פורמאלית את רופאי השיניים בתחומי פעולתם; למצער, אמות המידה נקבעות באופן מעשי ע"י דיונים בבתי המשפט ופסקי דין, שם נקבע האם נזקי הפרוצדורות הן פרי רשלנות רפואית או חוסר מיומנות, השכלה וניסיון. במדינות בהן קיימים חוקי מומחיות, נלמדת תורת ההשתלות במהלך 4-5 שנות לימודי ההתמחות. באחרות ניתן לרכוש ידע בתחום באמצעות קורסים והשתלמויות הנמשכות בין יום בודד לבין תקופות ממושכות. בימים אלה יושבת המועצה המדעית לרפואת שיניים על המדוכה, וזאת בניסיון לקבוע מי רשאי ומוסמך לעסוק בהשתלות בדרגות פשוטות, מורכבות ומסובכות.
הטיפול
כאמור, הטיפול בשיקום על גבי שתלים הנו טיפול משולב - כירורגי ושיקומי, והוא מתבצע תוך שיתוף פעולה מלא בין הרופא המשתיל (מנתח), לבין הרופא המשקם.
הטיפול הכירורגי אינו חלק נפרד מתהליך השיקום על גבי שתלים ולכן מתבצע בתאום מלא עם הרופא המשקם. בד"כ הטיפול נעשה במרפאת השיניים ובאלחוש מקומי וזאת בדומה לטיפולי כירורגיה 'קטנה'. למתרפאים חרדים ולסובלים מבעיות רפואיות קשות, עדיפה לפעמים סביבה של בית חולים ומתן סדציות בדרגות שונות, לרבות הרדמה כללית. לפני תחילת הטיפול יש לבצע הערכה יסודית של מבנה הלסת ולזהות את מקומם של המבנים האנטומיים הסמוכים לאתר ההשתלה, כמו העצב המכתשי התחתון, הסינוס המקסילרי, העורק והעצב הלינגואלי וכמובן קווי המתאר של הלסת וזאת כדי למצות את האפשרות האופטימלית למיקום השתל. לצרכים אלה ניתן להסתייע בתצלומי רנטגן שונים לרבות תצלומי סי.טי.: אלו מאפשרים הערכה תלת מימדית ושימוש בתוכנות ממוחשבות, המיועדות במיוחד למטרה זאת ומאפשרות תכנון מיקום שתלים אופטימלי, המתייחס לצרכים הפרוטטיים מצד אחד ולמגבלות הניתוחיות מצד שני. שימוש בסדים כירורגיים, המנחים את הרופא המשתיל לגבי מיקום השתל והמנח האופטימלי, מקל אף הוא ומשמש אמצעי להעברת מידע בין הרופא המשקם והכירורג המשתיל.
לפני החדרת השתלים יש לוודא שאתר ההשתלה מתאים לקבלת השתל המתוכנן ובמידת הצורך, לעשות שימוש בטכניקות או באביזרים המעבים, מגביהים או מגדילים את מימדי העצם. הגדלת מימדי העצם יכולה להתבצע ע"י הרחבה בעזרת אוסטאוטומים, שם נעשה ניצול מירבי של גמישות הרקמה הגרמית; פיצול הרכס הגרמי ויצירת שברים מתוכננים, הגורמים ליצירת רקמת קאלוס ובהמשך רקמה גרמית; הרמת רצפת הסינוס המקסילרי; תוספת גרמית ע"י השתלת עצם אוטוגנית; וצימוח מודרך של רקמה גרמית תוך שימוש בחוצצים ביולוגיים ותחליפי עצם. לאחרונה החל שימוש גם בחומרים ביולוגיים או מוצרי הנדסת רקמות, המשפיעים על פרוליפרציה והתמיינות של תאי גזע, הנמצאים באתר ההשתלה.
החדרת השתל
"החדרת השתלים ומקומם בלסת מונחים ע"י מספר עקרונות" מסביר פרופ' טל. "באזורים מחוסרי שיניים מוחדר השתל לתוך מכתש, שאותו מכינים בעזרת סדרת מקדחים המותאמים במדויק לאורכו וקוטרו של השתל וזאת כדי לקבל חיכוך והתאמה בין שטח הפנים של השתל לבין שטח פני הקדח הגרמי, נמנעים לפעמים מביצוע הברזה ומחדירים את השתל דמוי הבורג לתוך קדח חלק, תוך שהשתל מחדיר את עצמו באמצעות היותו בורג ומברז גם יחד. כל הפעולות הקשורות בהכנת הקדח הגרמי והחדרת השתל, מתבצעות תחת זרם תמיסה פיסיולוגית (סליין) מקורר או תרסיס סליין/אויר וזאת כדי למנוע חימום ביתר של איזור ההכנה. חימום לטמפרטורה של 46 מעלות צלסיוס ויותר, הינו קטלני לתאים האוסטאובלסטים ומפחית את סיכויי האוסאואינטגרציה והצלחתו של השתל. החדרת שתלים בכוחות תנע (torque) גבוהים, עשויה לגרום לאוסטאונקרוזיס גם עקב מיעוך העצם וזאת בנוסף לעליית הטמפרטורה. בדרך כלל מתבצעת החדרת השתל לאחר חשיפת אתר ההשתלה וזאת על ידי הרמת מתלי רקמה רכה כנדרש. לעיתים ניתן לתכנן את מקום השתל באמצעות דימות תלת מימדי
ו/או שימוש באמצעים ממוחשבים או באמצעות מדידה מכנית קפדנית של מעטפת העצם וביצוע החדרת שתל בניתוח לא פולשני, וללא הרמת מתלה (flapless)".
מרווח הזמן האופטימאלי בין החדרת השתל להעמסה
לאחר החדרת השתל יש להמתין לסיום מרבית התהליך המכונה אוסאואינטגרציה. השאיפה לקצר את תהליכי הריפוי ולהקדים את מועדי השיקום נובעת, בין השאר, מכך שפרק הזמן בין החדרת השתל לבין סיום שיקומו עשוי להתמשך למעלה מ-18 חדשים, בפרט באזורים בהם ההשתלה משולבת בהשתלת עצם או במקרים בהם נדרשת השתלה גרמית תחילה. שאלת משך הזמן בין החדרת השתל לבין העמסתו, נמצאת במוקד התדיינות אינטנסיבית בין קבוצות מדענים וקלינאים ברחבי העולם. הגישה המסורתית דוגלת בריפוי לתקופה של 2 - 6 חדשים וזאת כדי למנוע סיבוכים קצרי וארוכי טווח. העמסה מוקדמת, בתנאים המאפשרים ניידות, ולו הקלה ביותר, של השתל בעצם הלסת, עלולה לגרום לכישלון תהליך האוסאואינטגרציה, יצירת מעטפת רקמת חיבור סביב השתל, וכשלונו של השתל עצמו.
מיקום שתל בלסת מסתיים באחת משלוש צורות:
א. איטום השתל ע"י בורג מכסה שטוח, הנמצא בגובה כתף השתל ומאפשר סגירת הרקמה הרכה מעליו ובידודו מחלל הפה למשך תקופת הריפוי ועד סיום האוסאואינטגרציה. צורה זאת מכונה דו-שלבית (two staged) מכיוון שלפני תחילת השיקום נדרשת חשיפת השתל וחיבורו לכיפת ריפוי. שיטה זאת, שבעבר הייתה השיטה הנפוצה, משמשת היום בעיקר במקרים בהם נדרש בידוד אזור ההשתלה, עקב שילוב של פרוצדורות הרגישות לזיהומים ומצריכות ייצוב רקמתי, כמו השתלה גרמית, צימוח גרמי מודרך וכו'.
ב. במרבית המקרים השגרתיים, ניתן לבצע השתלה חד-שלבית (one staged), שבמהלכה ממקמים את השתל בלסת ומחברים אליו את כיפת הריפוי, הנותרת חשופה לחלל הפה ומאפשרת ריפוי מיידי של הרקמות הרכות סביבה. יש לוודא שהכיפה אינה חשופה לכוחות טראומתיים, העלולים להפריע לאינטגרציה של השתל בעצם.
ג. במקרים הנבחרים בקפדנות, ניתן להחדיר את השתל ללסת, למקמו ולשקמו שיקום זמני, בה בעת. הפרוצדורה מכונה 'העמסה מיידית' או 'העמסה מוקדמת', וזאת במקרים בהם השתל משוקם מייד לאחר החדרתו, או בתוך ימים מספר בהתאמה; בהליך זה אין ממתינים להתרחשות האוסאואינטגרציה ומנצלים את העיגון המכני הראשוני. העמסה מיידית מתאימה אך ורק למקרים בהם איכות העצם, צפיפותה וגודל השתל מאפשרים קבלת ייצוב מכני, חזק של השתל בעצם הלסת. מידת יציבותו הראשונית של השתל נקבעת על ידי הרופא במהלך החדרת השתל. אולם גם במקרים אלה יש להימנע מחשיפת השחזור הזמני לכוחות ניכרים ובפרט בעלי ווקטור לא פונקציונאלי.
מספר אופטימאלי של שתלים
מספר השתלים אליו שואפים הוא המספר המינימאלי היכול לתת מענה לסוג השיקום הנדרש. שניים עד ארבעה שתלים מספיקים כדי לתמוך ולייצב תותבת שלמה נשלפת. כ-6-8 שתלים נדרשים כדי לעגן בבטחה שיקום לסת מלא קבוע. לאחרונה הוצעו פתרונות של 4 שתלים התומכים גשר מלא אולם השיטה הנקראת "הכל על 4" (All on four) אינה מתייחסת לאפשרות שאבדן, ואפילו של שתל אחד מתוך הארבעה, יהפוך את 'הכל על ארבעה', לכלום על שלושה.
תזמון ההשתלה
ניתן לחלק את תזמון החדרת השתלים ל-3 קבוצות:
א. השתלה מיידית (Immediate) - החדרת השתל בעת עקירת השן תוך שימוש בחלק מהמכתשית והעצם הפריפרלית והאפיקלית לה, לשם עיגון ראשוני של השתל.
ב. השתלה מוקדמת Early)) - מתבצעת כשבוע עד 3 חודשים לאחר עקירת השיניים; דהיינו: לאחר סיום הריפוי הראשוני והשניוני של מכתשית העקירה והרירית המכסה אותה, לאחר סיום יצירת האוסטאואיד במכתשית ובטרם חלה ספיגה חמורה של קירותיה הגרמיים.
ג. השתלה מאוחרת (delayed) - מתבצעת כ-4 חדשים ויותר לאחר עקירת השיניים; דהיינו: לאחר ריפוי סופי של מכתשיות העקירה והפגמים הגרמיים סביבן, ולאחר סיום מרבית הרמודלינג של העצם סביב המכתשית.
ממצאים עדכניים מורים שאחוזי הצלחה ושיעורי הישרדות של שתלים הממוקמים במכתשיות עקירה מיד לאחר העקירה, דומים לאלה הממוקמים מאוחר יותר. במקרים הנבחרים בקפדנות, הראו מספר חוקרים שיעורי הצלחה דומים גם לגבי שתלים 'מיידים' המועמסים העמסה מיידית/ מוקדמת.
לאור האמור לעיל ולמרות שאין סימוכין רשמיים או מדעיים להגדרות הבאות, ניתן, לשם נוחות, לחלק את פרוצדורות ההשתלות כלהלן:
א. השתלה מיידית - ביום עקירת השן.
ב. השתלה מוקדמת/מעוכבת- שבוע עד 3 חודשים לאחר עקירת השן.
ג. השתלה מאוחרת - 4 חדשים ויותר לאחר העקירה.
ולגבי תזמון השיקום וההעמסה:
א. העמסה מיידית - מיד או בתוך שבוע ימים מההשתלה.
ב. העמסה מוקדמת - שבוע עד 12 שבועות מיום ההשתלה.
ג. העמסה מאוחרת - 3 חודשים ומעלה מיום ההשתלה.
הצלחה וכישלון
שיעורי ההצלחה והכישלון של שתלים דנטאליים תלויים במספר גורמים ובהם המתרפא, איכות העצם בה מעוגנים השתלים, סוג השתל ואיכויותיו, מיומנות הרופא המשתיל והמשקם, וכד'. קיימת הסכמה ששיעורי ההצלחה של שתלים נעים בין 92 אחוז ל-97 אחוז, בעוד ששיעורי ההישרדות של שתלים משוקמים, לאחר כ-10 שנים, נעים בין 88 אחוז ל-95 אחוז. הישרדות השתלים מושפעת בעיקר מאיכות השיקום, מבריאות המתרפא ומתחזוקת השתלים - מקצועית ואישית.
כישלון שתלים אינו נפוץ ואם אירע, הוא נובע ממספר סיבות. הסיבה הנפוצה בששת החודשים הראשונים היא כישלון היווצרות האוסאואינטגרציה, קרי, השתל לא עבר איחוי לעצם ותחת זאת הוא נעטף בשרוול רקמת חיבור. הסימנים לכך הם כאב בעת לחץ או ניקוש, הפקת קול עמום לניקוש וניידות נצפית לעין או ניתנת למדידה ממכשירי מדידה אלקטרוניים. כשל מאוחר יותר מתבטא בספיגת עצם סביב השתל ונסיגתה בכיוון אפיקלי, תוך אבדן האחיזה בין השניים. מוסכם שספיגת עצם בשיעורים העולים על 1 מ"מ בשנה הראשונה ו/או 0.2 מ"מ בכל שנה אח"כ, היא סימן לפתולוגיה. בעוד ששתלים דנטאליים אינם מותקפים ע"י חיידקים ו/או עששת, הם עלולים לסבול מהתפתחות דלקת סביב השתל, כלומר פריאימפלנטיטיס, מצב פתולוגי המתבטא בהתפתחות דלקת כרונית ברירית או בעצם המקיפים את השתל ומובילים לאבדן רקמה גרמית סביב השתל. תהליך כזה מסתיים בדרך כלל באבדן השתל. מתרפאים רבים מתייחסים בטעות למצבי אבדן שתלים כאל דחיית שתל, דבר שאינו נכון. פריאימפלנטיטיס נפוצה יותר במעשנים כבדים ובחולי סוכרת ומתרפאים עם רמת היגיינה אוראלית ירודה.
הנחיית שתלים - Computer aided implant navigation
מיקום שתלים בלסת מושפע משני גורמים עיקריים: תכנית הטיפול השיקומית והמבנה האנטומי של הלסת. בעוד שהמבנה האנטומי של הלסת הוא נתון קבוע וכל שינוי משמעותי בו כרוך בפעולות מורכבות ויקרות של השתלה גרמית, תכנית הטיפול היא נתון גמיש הניתן לשינויים ע"פ 'תנאי השטח'. ראוי, לפיכך, שלפני השלב הכירורגי, ימליץ הרופא המשקם למנתח על תכנית הטיפול האופטימאלית ולשם כך ינחה את הרופא המנתח לגבי מיקום, מנח וגודל השתלים המבוקשים ליישום התכנית. הרופא המנתח יבחן את האפשרויות לבצע את המבוקש
ו/או יציע תכנית חלופית בת ביצוע. למרות שרופאים רבים ורופאים מיומנים בפרט נוטים להעריך את המצב ולתכנן את הטיפול ללא עזרים מיוחדים מעבר לבדיקה ידנית, קלינית ורנטגנית, תוך שימוש בתצלומי טומוגרפיה ממוחשבת, קיימים כיום עזרים רבים דוגמת תכנות מחשב המבוססות על תצלומי CT המאפשרות לבצע סימולציה ממוחשבת מלאה של תכנית הטיפול הכירורגית והמשקמת וזאת לתועלת מתכנני הטיפול ומבצעיו. תוכנות אלה מאפשרות את בחירת המיקום, הכיוון והגודל של השתלים, מאפשרות התייחסות לקווי המתאר החיצוניים של הלסת, צפיפותה ומבנים אנטומיים העוברים בתוכה. בדרך זו יכול הרופא לדעת מראש היכן ימוקמו השתלים ומה יהיה גודל פני השטח המקסימליים של כל שתל בכל אתר. לאחר סיכום תכנית ההשתלה יכול הרופא המשתיל להסתייע במערכות המבוססות על הנחיית המקדח ו/או השתל המוחדר. מרבית מערכות הסימולציה מאפשרות לתכנן את ההשתלה והשיקום המותאמים זה לזה ולייצר במעבדה סד לקידוח מונחה, המתבסס על הנתונים הממוחשבים של תכנית הטיפול המשודרת למעבדה הטכנית באמצעות דואר אלקטרוני.
מערכות הנחייה (נביגציה) לשתלים, משתמשות בטכנולוגיות רובוטיות, הנפוצות בתחומי רפואה אחרים כמו נאורוכירורגיה, אורתופדיה וקרדיולוגיה. מכיוון שסביבת העבודה היא חלל הפה והייעוד הוא שיקום המערכת הסטוגמטוגנטית, יש לשלב בין מרבית המערכות המיועדות לטיפול אינטגרטיבי- כלומר השתלות ושיקום פרותטי. שימוש בהחדרת שתלים ממוחשבת, מאפשר לתכנן ניתוחים המצטיינים בפולשנות מינימלית בשל האפשרות לכוון את השתלים באמצעות סד ולמקמם ביעדם ללא הרמת מתלים. המערכות מסייעות בתכנון השיקום האסתטי וחיזוי המצב שייווצר לאחר השיקום.
סימולציית ההשתלות ותכניות הטיפול המבוססת על תצלומי סי. טי, מוכרת בכינויים Computed Tumography) CT) או CBCT
(Cone Beam Computed Tomography). תצלומי CT מתאימים במיוחד לתכנון שתלים בשל האפשרות לדמיין באמצעותם את האנטומיה של הלסת באופן תלת מימדי. מראה החתכים בתצלום הסי. טי. מאפשר לקבוע ברמת דיוק גבוהה את מיקומם של המבנים האנטומיים הפנים - גרמיים כמו העצב המכתשי התחתון, את קווי המתאר החיצוניים של הלסת, את מבנה הסינוס המקסילרי לרבות העורקים העוברים בקירותיו והמחיצות המחלקות את רצפתו וכיוצא באלה נתונים, המקלים את עבודת הרופא המנתח ומאפשרים לו להימנע מסיבוכים.
Enter your text here
Enter your text here


